Cavidad
Bucal
Aquí se observa sistemáticamente los labios, dientes, bordes alveolares, mucosa bucal, paladares
blando y duro, suelo de la boca, lengua, amígdalas y orofaringe. Hay que palpar
la base de la lengua, zona amígdalar y cualquier lesión visible del interior de
la cavidad bucal.
Se puede elaborar un
buen examen con una lámpara de mano, un
depresor de lengua y el dedo que palpa. Como la base de la lengua, asiento
frecuente de cáncer, no puede observarse sin ayuda de un espejo laríngeo, el
uso de este instrumento es obligatorio en un examen físico completo. Termina
con la inspección de la cavidad bucal con la observación de otras zonas de
cáncer es común, la hipofaringe y laringe.
Inspección
Se observan primero los
labios, encías y dientes. Se indica al paciente que haga muecas y exponga
dientes y parte anterior de las encías.
Luego se separan los labios de los dientes mediante un depresor de lengua. Al
mismo tiempo se puede observar la mucosa de los labios. Hay que observar la
presencia de maloclusión, falta de dientes o higiene dental defectuosa.
Se le pide al paciente
que abra bien la boca y se examina cuidadosamente la mucosa oral, es necesario
para esto usar el depresor de lengua. Se procede también a inspeccionar los
bordes alveolares a este nivel.
El paciente coloca
entonces la punta de la lengua contra el techo de la boca para evaluar el suelo
de la misma. Se observan fácilmente los conductos de Wharton, aberturas de las
glándulas submaxilares a cada lado del frenillo lingual.
Se le pide al paciente
que saque la lengua y se examina con cuidado su superficie. Hay que observar
cuidadosamente las papilas circunvaladas de las superficies dorsal y lateral.
Finalmente indique al paciente que abra ampliamente su boca volviendo a
introducir en ella la lengua y deprímase con cuidado el órgano mediante un
depresor para observar amígdalas, pilares del paladar y orofaringe.
Palpación
El dedo que palpa ha de
protegerse mediante un dedal de goma o un guante. El suelo de la boca se palapa
con las dos manos. La zona submaxilar se palpa cuidadosamente de igual forma.
La mucosa bucal se explora entre el índice y el pulgar. Como la palpación de la
base de la lengua, amígdalas, hipofaringe y región del seno piriforme que se haya
completado el resto del examen físico. Ahora se palpa la zona de la glándula
parótida y los ganglios linfáticos preauriculares antes de iniciar el examen
del cuello.
Lesiones de la Cavidad Bucal
Cáncer: La lesión más
importante de la cavidad bucal, que debe pasar inadvertida en un examen
sistemático, es el cáncer. Puede producirse en cualquier zona de la boca, pero
generalmente respeta el dorso de la lengua por delante de las papilas
circunvalares. Sus lugares de elección son los lados y la superficie inferior
de la lengua, su base, el suelo de la boca, los bordes alveolares y la mucosa
bucal. Cualquier ulceración debe sospechar el cáncer, mientras no se demuestre
lo contrario por biopsia o por un breve periodo de observación cuidadosa.
Cáncer de Lengua
El cáncer de lengua
es tal vez el tumor maligno que más altera la calidad de vida del paciente. Por
ser la lengua un órgano muy inervado, cuando el tumor crece produce dolores muy
intensos, al punto de no poder tragar ni la propia saliva, la que se escurre
por las comisuras. Además de no poder alimentarse, el dolor hace insoportable
la deglución, lo mismo que el habla. Posteriormente se presentan infecciones,
debido al medio séptico de la boca, lo cual, además de la gran dificultad que
hay para hacer una adecuada higiene oral, conllevan un mal olor insoportable,
no sólo para el mismo paciente, sino para las personas a su alrededor.
El sitio en que con mayor frecuencia se
presenta el cáncer de lengua es en los dos tercios anteriores, seguido por el
borde lateral del tercio medio. Los siguientes en frecuencia son los de la base
y por último los situados por debajo de la punta de la lengua.
Los signos y síntomas más importantes pueden ser:
1. Dolor
2. Infiltración indurada.3. Tumor vegetante.
4. Odinofagia.
5. Odino disfagia.
6. Otalgia.
Los carcinomas de los dos tercios
anteriores de la lengua son, casi siempre, de tipo escamocelular bien
diferenciado, son menos frecuentes los mal diferenciados de células
transicionales, pero cuando se presentan son de peor pronóstico y desarrollan
metástasis más rápidamente, la diseminación linfática se realiza principalmente
a los ganglios digástricos y submaxilares, aunque pueden saltar estaciones
ganglionares dando metástasis en el tercio medio yugular. Entre el 25% y 35% de
los pacientes se presentan a la consulta con ganglios clínicamente positivos y
5% son bilaterales. La estatificación generalmente es reconocida como un
factor fundamental en el pronóstico de los pacientes. En el caso de los
carcinomas de lengua esto es realmente importante ya que los T4 tienen un
pronóstico pésimo y el tratamiento es, casi siempre, muy mutilante llegándose
con frecuencia a glosectomía total con el consiguiente deterioro de la calidad
de vida para el paciente.
Los carcinomas del piso de la boca son,
como regla general, menos diferenciados que los de la lengua. Son,
prácticamente todos, escamocelulares y queratinizadas. Clínicamente, se
presentan inicialmente como una pequeña úlcera limpia, de base áspera, de
bordes elevados, infiltrados y duros. En un principio se aprecia pequeña
invasión subyacente y posteriormente la induración se hace profunda, dentro de
la lengua o el piso de la boca.
Otro tipo clínico es el papilomatoso o proliferativo. Es
histológicamente menos diferenciado. Se presenta generalmente en la punta de la
lengua y muy ocasionalmente, en el piso de la boca. Tiene marcada
hiperqueratinización, invade tardíamente los músculos y los linfáticos; el
pronóstico es mejor que en los tipos anteriores. El tipo infiltrante presenta histológicamente menos diferenciación,
crece más rápidamente, produce invasión linfática y por lo tanto metástasis
cervicales más tempranas. El carcinoma no ulcerado es el menos frecuente; casi
siempre se presenta en la base de la lengua o en los bordes laterales.
Cáncer de Labio
Se observa sobre todo en los varones
después de los 50 años. Aparece con interrupción superficial de la mucosa a
nivel de la unión mucocutánea, o como excrecencia verrugosa. Puede tener
aspecto fungoso, pero generalmente se difunde como ulcera indurada indolora.
Las metástasis son tardías. Las lesiones situadas en el centro de los labios
suelen invadir los ganglios submentonianos y las situadas en los lados se
difunden primero a los ganglios submaxilares. El labio inferior es afectado con
más frecuencia que el superior.
Leucoplasia
Es un término utilizado para ciertas lesiones
bucales que presentan histológicamente algunas disqueratosis, como
papilomatosis, hiperqueratosis, acantosis cuya característica principal es ser
una placa blanquecina que normalmente no puede desprenderse por raspado, forma
parte del epitelio, y está en crecimiento.
Es blanca porque es un engrosamiento epitelial con
hiperproducción de queratina. Es una lesión delimitada y asociada a factores
que la provocan, sobre todo el tabaco, dejando el consumo puede llegar a
remitir. También puede aparecer en zonas no queratinizadas, suelo bucal,
lengua, por lo cual se recomienda hacer siempre biopsia, es complejo saber si
una lesión es cáncer o Leucoplasia a simple vista. Tiene una mayor prevalencia
en varones entre 40-70 años.
Lesiones Benignas de la Lengua:
Es mucho lo que cabe descubrir con una
inspección cuidadosa de la lengua. Su humedad es indicación de
buena hidratación, siempre que el paciente no respire por la boca.
Se observan cambios característicos como la
arriboflavinosis, las papilas están aplanadas y la lengua tiene aspecto de
cuero y color pardo rojizo oscuro.
En la pelagra, el epitelio de la lengua
se ulcera superficialmente y deja una superficie cruenta dolorosa. Una lengua
ulcerada recubierta de placas blanquecinas, que permiten descubrir monilias con
frótis directos.
Es una complicación de una
terapéutica antibiótica prolongada intensa. También se ha visto
como complicación de los pacientes emaciados con deficiencias de vitamina B. Las fisuras horizontales de la lengua
son lesiones congénitas sin significado clínico, pero las fisuras longitudinales son
características de la sífilis. Las ulceras
benignas de la lengua provienen de traumatismos, irritación por
dientes enfermos o mellados, dentaduras mal adaptadas e inflamadas, son
dolorosas y superficiales. La tuberculosis produce
una lesión superficial muy dolorosa de la lengua. Casi invariablemente se
acompaña de tuberculosis pulmonar activa.
Lesiones Benignas de Labios Dientes y Mucosa:
Herpes labial
Es una infección de los labios,
la boca o las encías debido al virus del herpes simple. Esta infección
lleva al desarrollo de ampollas pequeñas y dolorosas comúnmente
llamadas calenturas o herpes febril.
Esta lesión aguda, de curso rápido,
aparece en forma de una placa dolorosa elevada de color rojo, redondeada con
costras a nivel de la mucosa del labio. Su breve duración y la ausencia de
ulceración e induración le caracterizan como herpes labial común.
Chancros
Infección bacteriana causada por un
organismo llamado Haemophilus Ducreyi. Es una lesión primaria de la sífilis, indolora, que
aparece en el lugar de entrada de la infección. Se presenta como una pápula
pequeña o como una erosión, y se convierte en una lesión redondeada u oval,
endurecida y ligeramente elevada con una superficie erosionada que exuda un
líquido seroso y da lugar a una linfadenopatía regional firme no dolorosa y sin
fluctuación (bubo) que cura sin dejar señales.
Épulis
Se trata de tumor nodular
característico, de color pardo rojizo que aparece en la parte externa del
borde alveolar. Es de consistencia firme, no doloroso a la palpación.
Generalmente de origen inflamatorio, en ocasiones puede constituir una verdadera
neoplasia.
Dientes de Hutchinson
Son manifestaciones de la sífilis
congénita. Los incisivos superiores centrales están afectados, la base de cada
diente es ancha y la superficie es estrecha y dentada.
Quistes Epiteliales
Suelen observarse en el suelo de la
boca. Los quistes se deben palpar con todo cuidado utilizando las dos manos.
Los quistes del conducto tirogloso hacen prominencia en el suelo de la boca y
se identifican por su extensión hacia abajo, en dirección del cuello.
Lesiones de la Orofaringe:
Amígdalas
La simple presencia de una amígdala
aumentada de volumen no es anormal. Las criptas amigdalinas pueden contener
detritus, pero ello por si solo carece de significación.
Amigdalitis Aguda
Tiene varias formas de repetición:
hipertrofia de amígdalas palatinas, amigdalitis de repetición, y amigdalitis
caseosa. Los gérmenes se acantonan en las criptas y dan lugar a la clínica:
·
Anorexia
·
Astenia
·
Disfagia discreta
·
Febrícula
·
Ganglios que no disminuyen hasta un tamaño normal
·
Posible infección a distancia
Amigdalitis Crónica
Además de mal sabor de boca y
alteraciones del gusto, la amigdalitis crónica supone un foco de infección que
puede causar inapetencia, somnolencia y accesos de fiebre ocasional a lo largo
de toda la vida. Las alas de la nariz se ven ensanchadas y el paciente tiende a
tener la boca abierta. Las crisis repetidas de amigdalitis agudas
ocasionan cicatriz y deformación de las amígdalas, muchas veces con acumulación
de detritus y exudados en las criptas. Si hay infección amígdala crónica intensa,
los ganglios cervicales locales están aumentados de volumen y palpables.
Abscesos Periamigdalinos
En estos el
paciente tiene dificultad para abrir la boca La zona amigdalar esta
intensamente edematosa e hinchada. La amígdala afectada parece desplazada hacia
el lado opuesto.
Tuberculosis Amígdalar
Las amígdalas
son asiento primario de tuberculosis cervical. Puede haber pocos cambios en el
aspecto de la amígdala o hallarse deformada o hipertrofiada. Los linfomas
pueden invadir la amígdala, produciendo una hipertrofia de superficie lisa.
Absceso Retrofaríngeo
El paciente
suele ser niño. Aparece como una protrusión de la pared faríngea
posterior. Debe palparse cualquier proceso inflamatorio sospechoso de
esta zona. Las neoplasias retro faríngeas suelen producir inflamación a este
nivel.
Tumor de Warthin
Es una lesión benigna de la parótida. Es de crecimiento lento, rara vez
llega a ser mayor de 1 a 2 centímetros, y suele poder moverse libremente. Las
áreas quísticas pueden llegar a adherirse a la piel.. Puede curarse por
escisión local veces no puede distinguirse de un tumor mixto, pero la fijeza y
la dureza pétrea indican carcinoma. La parálisis del séptimo par constituye
excelente signo diagnostico, ya que se observa en el cáncer y es rara en los
tumores pleomorfosamplia y no requiere parotidectomía superficial.
Cáncer de la parótida
Glándula Submaxilar
Está situada en la
parte lateral de la región suprahioidea. Se halla contenida en una celda
osteofibrosa. En su origen está en relación por dentro con el hiogloso y por
fuera con el milohioideo.
El conducto
submaxilar (de Wharton) tiene una longitud aproximada de 5 cm, y su pared es
mucho más delgada que la del conducto parotídeo. Se forma en la zona media de
la porción profunda de la glándula, se introduce entre la glándula
sublingual y el geniogloso, y desemboca en el suelo de la boca a
través de un orificio estrecho situado en el vértice de la papila sublingual
que está localizada lateralmente al frenillo de la lengua.
SI se seca el suelo de la boca con una torunda de algodón y se estimula la lengua con un poco de sumo de limón, puede verse salir saliva por el conducto. Si no se logra dicha salida por este medio indica obstrucción. Esa glándula, cuando esta aumentada de tamaño es fácil de delimitar por palpación.
Inspección
Se empieza a examinar el cuello en busca de asimetría, hinchazón, pulsaciones, fistulas o limitaciones de movimientos. Si se extiende el cuello, sometiendo así a tensión el musculo esternocleidomastoideo, el hueso hioides con sus hasta mayores, el cartílago tiroides, la tráquea, la clavícula y las pulsaciones del bulbo carotideo y tercera porción de la arteria subclavia.
La palpación se lleva a cabo desde el frente o desde atrás del paciente, lo importante es que ambos lados deben ser palpados y comparados. La cabeza debe inclinarse levemente hacia delante para relajar los tejidos blandos. La palpación en busca de adenopatías debe ser sistemática y se recomienda seguir un orden: desde los linfonodos submentonianos hacia los submandibulares, luego a lo largo de esternocleidomastoideo hasta el espacio supraclavicular, y desde ahí siguiendo el curso del nervio accesorio terminando en los grupos retroauricular y preauricular.
Hipertiroidismo
Los signos del hipertiroidismo pueden ser tan manifiestos que resultan evidentes, o hallarse tan enmascarados que escapen a la atención de quienes no sean clínicos muy experimentados. El signo principal del hipertiroidismo es el aumento de vascularización. Son clásicos el thirill palpable y el soplo audible.
Signos Oculares Asociados con Exoftalmos:
Tiroiditis Crónica o Enfermedad de Hashimoto
La enfermedad de Hashimoto en raras ocasiones puede estar asociada con otros trastornos endocrinos ocasionados por el sistema inmunitario. Esta enfermedad puede presentarse con insuficiencia suprarrenal y diabetes tipo 1. En estos casos, la afección se denomina síndrome autoinmunitario poliglandular tipo 2 (PGAII, por sus siglas en inglés).
Con menor frecuencia, la enfermedad de Hashimoto se presenta como parte de una afección llamada síndrome autoinmunitario poliglandular tipo 1 (PGA I), junto con:
Los tumores diferenciados, como el carcinoma papilar o el carcinoma folicular, generalmente tienen buen pronóstico y son curables en casi todos los casos si son detectados en etapas tempranas.
Los tumores no diferenciados, como es el carcinoma anaplásico el cual tiende a cursar con un peor pronóstico, tiene muy poca respuesta al tratamiento y tiene un comportamiento muy agresivo.
Carcinoma Papilar: es de crecimiento lento. Puede afectar nódulos regionales, pero las metástasis distantes son raras.
Carcinoma Folicular:
Carcinoma Medular:
Lesiones Congénitas:
Conocer la derivación embriológica de los quistes y senos del cuello ayuda considerablemente a identificarlos.
Quistes del Conducto Tirogloso
Es un quiste fibroso que se forma de manera persistente en el conducto tirogloso usualmente el medio del cuello, doloroso a la palpación, en especial si llega a infectarse. Puede causar dificultades para respirar, para tragar y malestar abdominal, especialmente si la masa se torna grande.
Las ubicaciones más frecuentes del quiste tirogloso es la línea media o levemente a un lado de la línea media, entre el istmo de la glándula tiroides y el hueso hioides o justo por encima del hioides. Un quiste tirogloso puede desarrollarse en cualquier punto a lo largo del conducto tirogloso, aunque los quistes en la lengua o el piso de la boca son poco frecuentes. Un quiste en el conducto tirogloso puede moverse hacia arriba al protruir la lengua.
Los quistes tirogloso están asociados a un aumentado riesgo de tejido tiroideo ectópico. Ocasionalmente un toroide lingual puede verse en la lengua como una masa aplanada de forma de fresa en la base de la lengua.
Raramente, la persistencia del conducto tirogloso puede volver ser maligno, recibiendo el nombre de carcinoma del conducto tirogloso.
Estos siempre están localizados por delante del musculo esternocleidomastoideo, aproximadamente a nivel de la bifurcación de carotidea. Su oposición se establece uniendo el tercio superior con el tercio medio del borde anterior del musculo esternocleidomastoideo.
SI se seca el suelo de la boca con una torunda de algodón y se estimula la lengua con un poco de sumo de limón, puede verse salir saliva por el conducto. Si no se logra dicha salida por este medio indica obstrucción. Esa glándula, cuando esta aumentada de tamaño es fácil de delimitar por palpación.
Cuello
Los exámenes de cabeza y cuello
deben completarse siempre dada la frecuencia con la que alguitas lesiones de
cabeza, cara o cavidad bucal afectan a los ganglios linfáticos cervicales.
Se requiere destreza para examinar el cuello, pues músculos, capas aponeuróticas, y estructuras cartilaginosas u óseas enmascaran signos físicos, y ellos mismos resultan de confundir procesos patológicos.
Se requiere destreza para examinar el cuello, pues músculos, capas aponeuróticas, y estructuras cartilaginosas u óseas enmascaran signos físicos, y ellos mismos resultan de confundir procesos patológicos.
Inspección
Se empieza a examinar el cuello en busca de asimetría, hinchazón, pulsaciones, fistulas o limitaciones de movimientos. Si se extiende el cuello, sometiendo así a tensión el musculo esternocleidomastoideo, el hueso hioides con sus hasta mayores, el cartílago tiroides, la tráquea, la clavícula y las pulsaciones del bulbo carotideo y tercera porción de la arteria subclavia.
Palpación
La palpación se lleva a cabo desde el frente o desde atrás del paciente, lo importante es que ambos lados deben ser palpados y comparados. La cabeza debe inclinarse levemente hacia delante para relajar los tejidos blandos. La palpación en busca de adenopatías debe ser sistemática y se recomienda seguir un orden: desde los linfonodos submentonianos hacia los submandibulares, luego a lo largo de esternocleidomastoideo hasta el espacio supraclavicular, y desde ahí siguiendo el curso del nervio accesorio terminando en los grupos retroauricular y preauricular.
La palpación de la glándula tiroides se
realiza desde atrás del enfermo, con los pulgares afirmados debajo de la nuca y
los dedos restantes sobre la región tiroidea en la cara anterior del cuello. Es
útil ubicar la posición del cartílago cricoides, ya que inmediatamente bajo él
se encuentra el istmo tiroideo. En esta posición se indica al enfermo que
degluta mientras se intenta delimitar los lóbulos tiroideos. La glándula asciende
con los movimientos deglutorios.Finalmente debe palparse la tráquea, evaluar su
movilidad en sentido lateral y su ubicación en la línea media (descartar
desplazamientos).
Auscultación
Puede llevarse a cabo la
auscultación cuidadosa sobre las arterias subclavias, carótida externa y
carótida interna. El soplo escuchado tanto sobre la arteria subclavia como
sobre la carótida primitiva suele ser transmitido desde una válvula aortica
estenótica. El soplo aislado sobre una sola arteria indica estenosis localizada.
Ganglios Linfáticos Cervicales
Si el examinador encuentra un ganglio o
un grupo de ganglios cervicales aumentados de volumen se deben tener en cuenta
las siguientes incógnitas.
1 .¿Se trata de un ganglio linfático
infartado o es una estructura normal.?
Son fuentes comunes de error las hasta
mayores de los huesos hioides y la placa arterioescleróticas a nivel de
la bifurcación de la carótida primitiva; pueden excluirse fácilmente con
experiencia y cuidado.
2 .¿Cuales son las características físicas
del ganglio o ganglios en cuestión?
El volumen, la consistencia, y los
limites de los ganglios linfáticos tienen hipertrofiados tienen gran
importancia diagnostica.
Mediante estos podemos diagnosticar
diversas enfermedades como: un cáncer metastásico, la enfermedad de Hodking, la
tuberculosis, infecciones piógenas agudas, fluctuación pediculosis, entre
otras.
3. ¿Donde se halla la lesión primaria?
Esta es muy importante porque nos
permite sospechar el probable origen primario.
4. ¿Que debe hacerse si no se descubre
el foco primario?
La nasofaringe y los senos nasales
deben examinarse mediante endoscopia, examen con espejo y radiografía. Una
pequeña neoplasia asintomática de estas regiones puede producir amplias
metástasis cervicales.
Nos permite sospechar también el origen
primario. Pueden inculpar al tiroides incluso cuando parece normal a la
palpación. Si la biopsia indica cáncer metastásico, pero no indica su origen,
está indicado proceder a exámenes repetidos de todos los posibles focos
de origen.
Glándulas Tiroides
El tiroides normal suele ser
palpable, en personas delgadas, a cada lado de la tráquea, como masa firme y
lisa que se eleva con los movimientos de deglución; en personas obesas o
de cuello corto quizás no se perciba. Cuando se observa un aumento de volumen del tiroides, hay que determinar su
forma, extensión, consistencia y vascularización. El examinador debe colocarse
detrás del paciente y hace lo posible para identificar la tráquea en busca de
un posible desplazamiento de la misma, luego delinea el tiroides con los dedos
y, cuando se deglute hace que la glándula se deslice entre los dedos para
comparar los dos lados.
Se buscaran anormalidades y
thrilles. Si no se puede percibir el polo inferior, probablemente sea retroesternal.
La percusión de la zona de matidez retroesternal puede confirmar fácilmente
esta impresión. El examinador se coloca ahora en frente del paciente.
Puede palpar los vasos del polo superior y estimar el grado de
vascularización colocando el pulgar debajo del borde anterior y otro dedo
detrás del borde posterior del musculo esternocleidomastoideo. Puede
ponerse el lóbulo de relieve y estimarse su superficie y consistencia
desplazando la tráquea hacia un lado mediante el pulgar de la otra mano.
Lesiones del Tiroides
El Bocio
Es el aumento de tamaño de la glándula
tiroides. Se traduce externamente por una tumoración en la parte
antero-inferior del cuello justo debajo de la faringe. Existen varios tipos
desde el punto de vista morfológico: bocio difuso, uninodular o multinodular.
Según su tamaño se divide en los siguientes estados:
Ø Estado 1: detectable a la
palpación.
Ø Estado 2: bocio palpable
y visible con el cuello en hiperextensión.
Ø Estado 3: visible con el
cuello en posición normal.
Ø Estado 4: bocio visible a
distancia.
El bocio puede
asociarse a una función tiroidea normal (bocio normofuncionante), hipofunción,
hiperfunción. Si el examen se efectúa en la forma descrita, resulta
relativamente fácil descubrir la hinchazón quística difusa de un bocio coloide,
el nódulo aislado duro de un adenoma solitario, la glándula nodular irregular
de un bocio adenomatoso , y la hipertrofia vascular blanda de la enfermedad de
Graves- Basedow clásica.
Hipertiroidismo
Los signos del hipertiroidismo pueden ser tan manifiestos que resultan evidentes, o hallarse tan enmascarados que escapen a la atención de quienes no sean clínicos muy experimentados. El signo principal del hipertiroidismo es el aumento de vascularización. Son clásicos el thirill palpable y el soplo audible.
La exoftalmia
Es un signo eventual. Generalmente bilateral, puede ser monolateral. Los
diversos signos especiales asociados con exoftalmos dependen de la posición
anormal del globo ocular, pero no indica hipertiroidismo.
Signos Oculares Asociados con Exoftalmos:
ü Caída del
parpad (signo de Von Graefe)
ü Falta de
convergencia (signo de Moebius)
ü Retracción del
parpado superior (signo de Stellwag)
ü Falta de
funcionamiento de la frente (signo de Joffroy)
Hipertiroidismo Latente
El hipertiroidismo ligero puede simular enfermedades cardiacas, anemias,
neurastenia y tuberculosis. De hecho, en todos los casos de cardiopatías
o tuberculosis hay que excluir específicamente el hipertiroidismo como
trastorno concomitante potencial.
Tiroiditis
Por examen físico pueden reconocerse cuatro tipos diferentes:
Tiroiditis Aguda
Se debe a la infección de la glándula por un germen, que ocasiona un
absceso en la zona de la glándula. Esta puede ser secundaria a una inflamación
de boca, amígdalas o nódulos linfáticos cervicales. Las manifestaciones son
fiebre, hipersensibilidad sobre la glándula y, raramente supuración. Pueden
afectar las tiroides tuberculosis o infección por hongos.
Tiroiditis Subaguda no Especifica
Se observa más frecuente en mujeres. El principio es súbito, con dolor
en garganta, cuello y glándulas tiroides. La temperatura puede elevarse hasta
40 ó 50 grados. Esta aumentada de volumen, dura y muy dolorosa a la o
palpación, sobre todo en las primeras etapas.
Bocio de Riedel
El comienzo es insidioso; sus primeros síntomas son compresión traqueal
progresiva. La glándula esta sustituida por tejido doloroso, denso y duro, que
suele causar hipertrofia irregular. Puede requerirse operación para aliviar la
compresión traqueal y excluir el cáncer.
Bocio de Hashimoto
Es una hinchazón (inflamación) de la glándula tiroides que
frecuentemente ocasiona disminución en la función tiroidea (hipotiroidismo).
Tiroiditis Crónica o Enfermedad de Hashimoto
Es un trastorno
de la glándula tiroides común que puede ocurrir
a cualquier edad, pero que se observa con mayor frecuencia en mujeres de
mediana edad. Esta enfermedad es ocasionada por una reacción del sistema
inmunitario contra la glándula tiroides.
La enfermedad comienza lentamente y pueden pasar meses o incluso años para detectarla. La tiroiditis crónica es más común en mujeres y en personas con antecedentes familiares de enfermedad de la tiroides. Afecta entre el 0.1 y el 5% de todos los adultos en los países del hemisferio occidental.
La enfermedad comienza lentamente y pueden pasar meses o incluso años para detectarla. La tiroiditis crónica es más común en mujeres y en personas con antecedentes familiares de enfermedad de la tiroides. Afecta entre el 0.1 y el 5% de todos los adultos en los países del hemisferio occidental.
La enfermedad de Hashimoto en raras ocasiones puede estar asociada con otros trastornos endocrinos ocasionados por el sistema inmunitario. Esta enfermedad puede presentarse con insuficiencia suprarrenal y diabetes tipo 1. En estos casos, la afección se denomina síndrome autoinmunitario poliglandular tipo 2 (PGAII, por sus siglas en inglés).
Con menor frecuencia, la enfermedad de Hashimoto se presenta como parte de una afección llamada síndrome autoinmunitario poliglandular tipo 1 (PGA I), junto con:
I.
Insuficiencia suprarrenal Infecciones micóticas de la boca y las
uñas
II.
Hipoparatiroidismo
El padecimiento responde a la administración de hormonas tiroideas,
pero puede requerir operación.
Cáncer de Tiroides
Agrupa a un pequeño número de tumores malignos de la glándula tiroides, que es la malignidad más
común del sistema endocrino. Por lo
general, los tumores malignos de la tiroides tienen su origen en el epitelio
folicular de la glándula y son clasificados de acuerdo a sus características
histológicas.
Los tumores diferenciados, como el carcinoma papilar o el carcinoma folicular, generalmente tienen buen pronóstico y son curables en casi todos los casos si son detectados en etapas tempranas.
Los tumores no diferenciados, como es el carcinoma anaplásico el cual tiende a cursar con un peor pronóstico, tiene muy poca respuesta al tratamiento y tiene un comportamiento muy agresivo.
Carcinoma Papilar: es de crecimiento lento. Puede afectar nódulos regionales, pero las metástasis distantes son raras.
Carcinoma Folicular:
Puede parecer se al carcinoma papilar en la exploración física, pero
tiende a dar metástasis por vía sanguínea.
Carcinoma Medular:
Las metástasis a nódulos linfáticos son frecuentes y a
menuda extensas. Sin embargo es común la supervivencia a largo plazo después de
tiroidectomía radical y disección en cuello. Puede haber feocromacitoma
acompañante e hiperparatiroidismo (síndrome de sipple).
Lesiones Congénitas:
Conocer la derivación embriológica de los quistes y senos del cuello ayuda considerablemente a identificarlos.
Quistes del Conducto Tirogloso
Es un quiste fibroso que se forma de manera persistente en el conducto tirogloso usualmente el medio del cuello, doloroso a la palpación, en especial si llega a infectarse. Puede causar dificultades para respirar, para tragar y malestar abdominal, especialmente si la masa se torna grande.
Las ubicaciones más frecuentes del quiste tirogloso es la línea media o levemente a un lado de la línea media, entre el istmo de la glándula tiroides y el hueso hioides o justo por encima del hioides. Un quiste tirogloso puede desarrollarse en cualquier punto a lo largo del conducto tirogloso, aunque los quistes en la lengua o el piso de la boca son poco frecuentes. Un quiste en el conducto tirogloso puede moverse hacia arriba al protruir la lengua.
Los quistes tirogloso están asociados a un aumentado riesgo de tejido tiroideo ectópico. Ocasionalmente un toroide lingual puede verse en la lengua como una masa aplanada de forma de fresa en la base de la lengua.
Raramente, la persistencia del conducto tirogloso puede volver ser maligno, recibiendo el nombre de carcinoma del conducto tirogloso.
Quistes y Fistulas de
Origen Branquial
Estos siempre están localizados por delante del musculo esternocleidomastoideo, aproximadamente a nivel de la bifurcación de carotidea. Su oposición se establece uniendo el tercio superior con el tercio medio del borde anterior del musculo esternocleidomastoideo.
Es común la infección secundaria y
pueden aparecer los signos de la inflamación con aumento brusco del volumen del
tumor. En ocasiones el único signo de esta anomalía congénita es una pequeña
fistula.
INFECCIONES DE CABEZA Y CUELLO
Absceso Alveolar Agudo
La infección originada en la
raíz de un diente puede difundirse al carrillo o al suelo de la boca,
produciendo hinchazón masiva con enrojecimiento, edema y tensión dolorosa de
los maxilares superior e inferior. El paciente difícilmente abra la boca.
La
infección puede abrirse paso a través del suelo de la boca, produciendo
infección cervical profunda. El absceso debe evacuarse a través de una incisión
a lo largo del borde gingival. El diente enfermo debe extraerse.
Angina de Vincent
La angina de
Vincent o gingivitis ulcerativa/ulcerosa necrotizante es una infección
polimicrobial de las encías y las papilas interdentales, que produce
inflamación, sangramiento y tejido ulceroso y necrótico acompañado por
fiebre, amigdalitis y halitosis. El término, también conocido
como angina de Plaut-Vincent recibe el nombre de boca de
trinchera probablemente por razón de los soldados de la Primera Guerra
Mundial quienes frecuentemente padecían del trastorno. Los ganglios linfáticos
pueden estar inflamados, pero raramente supuran. Aparece en el
adulto joven antes de los años.
Infecciones del Labio Superior
El tejido laxo del
labio superior es importante asiento de infección. La expresión o el
traumatismo inferidos a un furúnculo a este nivel pueden causar celulitis
fulminante.
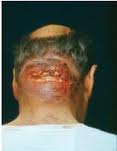
Ántrax
Es una infección
cutánea por estafilococos formada por una agrupación de furúnculos con
extensión de la infección al tejido subcutáneo. Las lesiones presentan
supuración profunda, son de lenta curación y producen cicatrices. Es muy
frecuente en la nuca.
Abscesos y Celulitis Cervicales Profunda
Las
infecciones de la cavidad bucal pueden entrar en el cuello hasta la aponeurosis
cervical. La lesión suele quedar limitada a un lado del cuello y se
caracteriza por edema pardo y enrojecimiento superficie.
Angina de Ludwig
Se trata de una
forma particular de infección profunda que afecta el suelo de la boca, las
regiones submaxilares y los tejidos profundos del cuello a este nivel
aproximadamente del hueso hioides. En contraste con el absceso cervical
profundo corriente, esta lesión suele ser bilateral, difunde rápidamente y
produce amplia induración con inflamación del suelo de la boca.
Tomado de Propedeutica Quirurgica de Duphy










.jpg)










.jpg)







No hay comentarios:
Publicar un comentario